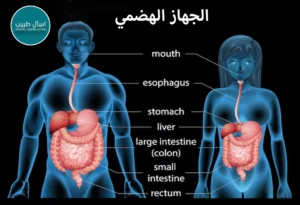
يعتبر الجهاز الهضمي من أهم الأنظمة الحيوية في جسم الإنسان، حيث يلعب دورًا حيويًا في تحطيم وهضم الطعام، وامتصاص العناصر الغذائية اللازمة لدعم وظائف الجسم. إلا أنه، كأي جهاز آخر في الجسم، يمكن أن تؤثر عليه مجموعة متنوعة من الأمراض والاضطرابات. تتراوح هذه الأمراض من المشاكل البسيطة والمؤقتة إلى الاضطرابات المزمنة والتي قد تكون خطيرة على الصحة.
تضم قائمة أمراض الجهاز الهضمي تشكيلة واسعة من المشكلات الصحية، تشمل اضطرابات المعدة والأمعاء، ومشاكل الكبد والبنكرياس، فضلاً عن مجموعة متنوعة من الاضطرابات المتعلقة بعملية الهضم والامتصاص. تتراوح هذه الأمراض من القرحة الهضمية المؤلمة إلى الأمراض المزمنة مثل التهاب القولون وأمراض مثل مرض كرون. بالإضافة إلى ذلك، هناك مجموعة من المشاكل الصحية التي تؤثر على وظائف الجهاز الهضمي، مثل متلازمة القولون العصبي واضطرابات التغذية والامتصاص.
من المهم التذكير بأن هذه المقالة لا تهدف إلى تقديم استشارات طبية، وإنما تهدف إلى توفير نظرة عامة على أمراض الجهاز الهضمي والمشاكل المحتملة. لذا، في حالة ظهور أي أعراض مشابهة أو قلق بشأن صحة الجهاز الهضمي، يُنصح بشدة بالتشاور مع محترف طبي مؤهل لتقديم التقييم والإرشاد اللازم.
التهاب القولون التقرحي (القولون الزحاري):
التهاب القولون التقرحي، المعروف أيضًا بالقولون الزحاري أو القولون القرحي، هو حالة طبية مزمنة يتعرض فيها القولون (الأمعاء الكبيرة) للالتهاب وتكون بطانته عُرضة لتكون التقرحات. يُعتبر مرضًا التهابيًا مزمنًا وغالبًا ما يؤثر على الجزء النهائي من القولون والمستقيم.
الأسباب:
الأسباب وراء التهاب القولون التقرحي لا تزال غير معروفة تمامًا، ولكن يُعتقد أن العوامل الجينية والبيئية والمناعية تلعب دورًا في تطوير المرض. قد يكون هناك اضطراب في جهاز المناعة يسبب استجابة غير طبيعية للتهابات، مما يؤدي إلى التهاب القولون.
الأعراض:
الأعراض تختلف من شخص لآخر، ولكن بشكل عام تشمل:
- الإسهال المتقطع: يمكن أن يكون للأشخاص المصابين بهذا المرض إسهالًا متقطعًا، ويكون البراز مصحوبًا بمخاط وقد يكون دمًا.
- الألم البطني: قد يكون الألم حادًا أو موجعًا ويمكن أن يتركز في منطقة البطن السفلية اليسرى.
- فقدان الوزن: قد يحدث فقدان للوزن نتيجة لفقدان الشهية أو لأن جسم المريض لا يمتص العناصر الغذائية بشكل جيد.
- التعب والإجهاد: التهاب القولون التقرحي يمكن أن يتسبب في شعور بالتعب والإرهاق.
اقرا المذيد حول:اعراض القولون التقرحي: تعرف على مؤشراته وكيفية التعامل معها
التشخيص والعلاج: تشمل عمليات التشخيص فحص الأعراض والتاريخ الصحي للمريض، وقد يتضمن ذلك الفحوصات المخبرية والتصوير الطبي مثل التنظير القولوني. العلاج يعتمد على شدة المرض ويمكن أن يتضمن الأدوية المُخفِّفة للالتهاب، والأدوية المثبِّطة للمناعة، وفي بعض الحالات الشديدة قد يكون العلاج الجراحي ضروريًا.
متلازمة القولون العصبي:
هي حالة تصيب وظائف القولون وتسبب تغيرات في نمط التحركات المعوية والألم في منطقة البطن. يُعتبر اضطرابًا وظيفيًا، مما يعني أنه لا يوجد تشوهًا ملموسًا في الجهاز الهضمي، ولكن هناك اضطرابًا في وظائفه.
الأعراض:
تختلف الأعراض من شخص لآخر، ولكنها قد تشمل:
- ألم البطن: قد يكون ألمًا بطنيًا مزمنًا يتركز في مناطق مختلفة من البطن.
- تغيرات في نمط الإخراج: يمكن أن تتضمن فترات من الإسهال وبينها فترات من الإمساك.
- انتفاخ وغازات: قد يترافق مع الانتفاخ وزيادة في تكوين الغازات.
- إحساس بالتفاقم بعد الأكل: قد يشعر المصابون بأن الأعراض تزداد سوءًا بعد تناول الطعام.
الأسباب:
الأسباب ليست واضحة تمامًا ومتعددة العوامل. قد تكون العوامل النفسية والتوتر والقلق واضطرابات النمط الغذائي من بين العوامل المحتملة.
التهاب المعدة (التهاب المعدة الحاد أو المزمن):
هو حالة يحدث فيها التهاب في بطانة المعدة، وتكون البطانة المعدية ملتهبة ومتهيجة. يمكن أن يتسبب التهاب المعدة في مجموعة متنوعة من الأعراض والتغيرات في وظائف المعدة.
الأسباب:
التهاب المعدة قد يحدث نتيجة لعدة أسباب، منها:
- العدوى: يمكن أن يسبب التهاب المعدة نتيجة للعدوى بجراثيم مثل البكتيريا العقدية (H. pylori)، والتي يمكن أن تتسبب في التهاب المعدة الحاد أو المزمن.
- استخدام الأدوية: بعض الأدوية مثل الأسبرين والمضادات الحيوية البعض منها يمكن أن يسبب تهيجًا في بطانة المعدة ويؤدي إلى التهاب.
- التهابات أخرى: تهيجات في الجهاز الهضمي أو التهابات في أجزاء أخرى من الجسم يمكن أن تنتشر وتؤثر على بطانة المعدة.
الأعراض:
الأعراض قد تشمل:
- الألم: عادةً في منطقة البطن العلوي أو أسفل الصدر، قد يكون حادًا أو مزمنًا.
- الغثيان والقيء: قد يصاحب التهاب المعدة الحاد الشعور بالغثيان والقيء، وقد يكون هذا جزءًا من رد الجسم على التهيج.
- صعوبة في الهضم: قد يصاحب التهاب المعدة الحاد تقلصات في المعدة وصعوبة في الهضم.
التشخيص والعلاج:
يتطلب التشخيص تقييمًا طبيًا، وقد يشمل الفحوص المخبرية لاكتشاف وجود البكتيريا العقدية. قد يتضمن العلاج استخدام المضادات الحيوية والأدوية المضادة للالتهاب وتعديلات في نمط الحياة والتغذية.
القرحة الهضمية:
القرحة الهضمية هي ثقب أو جرح في بطانة المعدة أو الأمعاء. وهي قد تكون مصحوبة بأعراض مؤلمة وتؤثر على الجهاز الهضمي.
الأسباب:
هناك عوامل متعددة قد تؤدي إلى ظهور القرحة الهضمية، منها:
- عدوى البكتيريا العقدية: تعد البكتيريا العقدية من العوامل المسببة للقرحة الهضمية، حيث تستطيع أن تؤدي إلى التهاب المعدة.
- استخدام المسكنات الزائد: تناول المسكنات بشكل زائد لفترة طويلة يمكن أن يزيد من احتمالية ظهور قرحة هضمية، حيث تؤثر على توازن بطانة المعدة.
- التدخين وتناول الكحول: هذه العوامل يمكن أن تزيد من احتمالية ظهور قرحة هضمية، بالإضافة إلى أثرها الضار على الجهاز الهضمي.
الأعراض:
- ألم حاد: يمكن أن يكون الألم حادًا ومصاحبًا للقرحة الهضمية، خصوصًا في المنطقة المعدية.
- نزيف: في حال عدم معالجة القرحة بشكل صحيح، يمكن أن تسبب نزيفًا من البطانة المعدية أو الأمعاء، مما يمكن أن يؤدي إلى تشكل دم في البراز أو القيء.
التشخيص والعلاج:
يتطلب التشخيص فحصًا طبيًا مبدئيًا وقد يتضمن اختبارات مثل منظار المعدة والأمعاء (التنظير) للكشف عن وجود القرحة وتقييم حجمها. العلاج يعتمد على سبب القرحة وشدتها، وقد يشمل استخدام المضادات الحيوية للقضاء على العدوى ومضادات الحموضة والأدوية المضادة للقرحة.
التهاب الكبد الدهني غير الكحولي:
هو اضطراب يؤدي إلى تجمع الدهون بشكل غير طبيعي في خلايا الكبد. تتراكم الدهون في الكبد بشكل زائد وقد يؤدي ذلك إلى اضطرابات في وظائف الكبد والتهديد للصحة العامة.
الأسباب:
الأسباب التي تؤدي إلى التهاب الكبد الدهني غير الكحولي غالبًا ما تكون متعددة وقد تتضمن:
- السمنة: السمنة تزيد من احتمالية حدوث تراكم الدهون في الكبد.
- مقاومة الأنسولين: اضطراب في استجابة الجسم للأنسولين يمكن أن يسهم في تطوير التهاب الكبد الدهني.
- اضطرابات في مستويات الدهون في الدم: زيادة مستويات الدهون في الدم مثل الكولسترول والتريغليسيريدات قد تؤدي إلى تجمع الدهون في الكبد.
- السكري من النوع 2: السكري من النوع 2 يزيد من خطر تطور التهاب الكبد الدهني.
الأعراض:
قد لا تكون هناك أعراض واضحة في المراحل المبكرة من التهاب الكبد الدهني. ومع ذلك، يمكن أن يتطور المرض إلى التهاب كبدي أكثر خطورة. قد تشمل الأعراض:
- ألم في الجزء العلوي من البطن.
- تورم في البطن.
- تعب وضعف عام.
- اضطرابات في الهضم.
التشخيص والعلاج:
يتم تشخيص التهاب الكبد الدهني غير الكحولي عادةً من خلال الفحوص الطبية والفحوص المخبرية لتقييم وظائف الكبد ومستويات الدهون في الدم. العلاج يركز على تحسين أسباب التهمة مثل التغذية الصحية وممارسة النشاط البدني وإدارة العوامل المرتبطة بالمرض مثل السمنة والسكري.
البواسير:
البواسير، المعروفة أيضًا بالهموارويدز، هي حالة تحدث عندما يحدث توسع غير طبيعي في الأوردة الدموية الموجودة في منطقة الشرج والمستقيم. هذا التضخم يمكن أن يؤدي إلى ظهور تورمات مؤلمة ومزعجة.
الأسباب:
الأسباب الدقيقة للبواسير قد تكون متعددة وقد تتضمن:
- ضغط مستمر على الأوردة: الجلوس لفترات طويلة، والإمساك المزمن، والحمل والولادة قد تسبب زيادة في الضغط على الأوردة وتضخمها.
- عامل وراثي: قد تكون بعض الأشخاص أكثر عرضة للبواسير نتيجة لعوامل وراثية.
الأعراض:
الأعراض الشائعة للبواسير تشمل:
- الألم والتورم: يمكن أن تسبب البواسير ألمًا وتورمًا في منطقة الشرج والمستقيم.
- النزيف: قد يحدث نزيفًا خفيفًا أو ملحوظًا أثناء التبرز. يمكن أن يكون الدم زاهي اللون أو داكنًا.
التشخيص والعلاج:
التشخيص عادةً يتم بناءً على الأعراض والفحص البدني. في بعض الحالات قد يحتاج الطبيب إلى اللجوء إلى فحوص إضافية مثل منظار الشرج والمستقيم لتقييم المنطقة بدقة أكبر. العلاج يعتمد على شدة الأعراض ويمكن أن يشمل تغييرات في نمط الحياة، وتناول الألياف، والمراهم المخدرة، وفي بعض الحالات قد يكون العلاج الجراحي ضروريًا.
الإمساك:
الإمساك هو حالة يصعب فيها على الشخص تفريغ الأمعاء بانتظام وبسهولة. قد يكون التبرز أقل من 3 مرات في الأسبوع أو يكون البراز جافًا وصعبًا في التخلص منه. يمكن أن يكون للإمساك تأثير سلبي على الجودة الحياتية والشعور بالراحة.
الأسباب:
هناك عدة أسباب محتملة للإمساك، منها:
- نقص الألياف: قلة تناول الألياف في النظام الغذائي قد تؤدي إلى صعوبة في تحرك البراز عبر الأمعاء.
- قلة شرب الماء: عدم شرب كمية كافية من الماء يمكن أن يجعل البراز جافًا وصعبًا.
- نشاط بدني غير كافي: النشاط البدني يساعد على تحريك الأمعاء وتسهيل التخلص من البراز.
- التغيرات الهرمونية: في بعض الحالات، التغيرات الهرمونية يمكن أن تؤثر على وظائف الجهاز الهضمي وتسبب الإمساك.
- بعض الأدوية: بعض الأدوية مثل المسكنات والمضادات الحيوية قد تسبب الإمساك كآثار جانبية.
الأعراض:
الأعراض المشتركة للإمساك تشمل:
- صعوبة وألم أثناء التبرز: قد يكون التبرز مؤلمًا وصعبًا.
- انتفاخ البطن وشعور بالامتلاء: الإمساك قد يسبب انتفاخًا في البطن وشعورًا بالامتلاء.
التشخيص والعلاج:
لتشخيص يتم بناءً على الأعراض وتقييم النمط الغذائي والعوامل الصحية الأخرى. العلاج يعتمد على سبب الإمساك وشدته، ويمكن أن يشمل زيادة تناول الألياف وشرب الماء، وممارسة النشاط البدني، وفي بعض الحالات يمكن أن تستخدم الأدوية الملينة.
فتق السرة عند الأطفال:
فتق السرة هو نوع من التشوه الخلقي يحدث عندما يكون هناك ثقب أو فتحة في عضلات جدار البطن في منطقة السرة. يمكن أن يؤدي هذا الفتحة إلى انتفاخ في السرة بسبب خروج أجزاء صغيرة من الأمعاء أو الأنسجة الداخلية من خلالها.
الأسباب:
سبب فتق السرة لدى الأطفال قد يكون عوامل وراثية أو غير واضحة. عند الولادة، يمكن أن يكون الفتحة في عضلات البطن أكبر من المعتاد، مما يسمح للأمعاء بالبزوغ والانتفاخ.
الأعراض:
عادةً ما يكون الفتق السري عند الأطفال واضحًا عند الرؤية واللمس. الانتفاخ غالبًا ما يكون أكثر وضوحًا عندما يبكي الطفل أو يتوتر. قد لا تكون هناك أعراض أخرى مرتبطة بالفتق نفسه.
التشخيص والعلاج:
تُشخص حالات فتق السرة عادةً بناءً على الرؤية واللمس. في حال كان هناك انتفاخ واضح في منطقة السرة، قد يتم تشخيص الفتق بسهولة. في بعض الحالات، يمكن أن يتطلب الطبيب فحوصًا إضافية مثل الأشعة السينية لتقييم الوضع.
العلاج:
في حالة فتق السرة البسيطة وغير المؤلمة، يمكن أن يتلاشى الفتق تلقائيًا مع مرور الوقت بين عمر الطفل الأولي. ومع ذلك، في حالة كان الفتق كبيرًا أو يسبب ألمًا أو عدم انخفاضه بمرور الوقت، قد يُنصح بإجراء جراحة بسيطة لإصلاح الفتق.
الجرثومة المعدية (Helicobacter pylori):
- الجرثومة المعدية هي نوع من البكتيريا تعيش في بطانة المعدة والأمعاء الدقيقة، وتتميز بأنها تستطيع التكيف مع بيئة المعدة الحمضية.
- تعتبر H. pylori السبب الرئيسي لالتهاب المعدة المزمن وقرحة المعدة وقرحة الاثني عشر. هذه الجرثومة قد تسبب أمراضاً خطيرة أخرى مثل سرطان المعدة في بعض الحالات.
الأسباب:
- لا يزال السبب الدقيق لانتشار H. pylori غير معروف تمامًا، ولكن يُعتقد أن العوامل البيئية والوراثية تلعب دورًا في انتشارها.
- يمكن أن تنتقل الجرثومة من شخص إلى آخر عبر الاتصال المباشر أو من خلال تناول المياه أو الأطعمة الملوثة.
الأعراض:
- قد يكون الشخص حاملًا للجرثومة دون أن يظهر عليه أي أعراض.
- بعض الأشخاص قد يعانون من ألم في منطقة البطن العلوي، وحرقة، وانزعاج بعد تناول الطعام.
- قد يؤدي وجود الجرثومة إلى زيادة احتمالية التهاب المعدة المزمن وقرحة المعدة.
التشخيص والعلاج:
- يمكن تشخيص وجود الجرثومة المعدية من خلال فحص دموي للكشف عن وجود أضداد خاصة بالجرثومة، أو من خلال اختبار التنفس أو تحليل البراز.
- العلاج يشمل استخدام مجموعة من المضادات الحيوية والأدوية المانعة لإفراز الحمض المعدي، ويعتمد على شدة الالتهاب ونوع الأعراض.
حموضة المعدة:
- حموضة المعدة تتعلق بمستوى حمض الهيدروكلوريك (HCl) في المعدة. هذا الحمض يساعد على تفتيت الطعام وتحليله، وكذلك يقتل البكتيريا والجراثيم التي قد تكون موجودة في الطعام.
- الجسم يحتفظ بتوازن دقيق بين حموضة المعدة والأملاح القاعدية لمنع حدوث تأثيرات سلبية على الجهاز الهضمي.
اضطرابات حموضة المعدة:
- حموضة عالية: قد يحدث ازدياد في إفراز حمض المعدة مما يؤدي إلى ارتفاع مستوى الحموضة. هذا قد يسبب حرقة معدية (حرقة في الصدر) وقد يسبب تهيج المعدة والأمعاء.
- قرحة المعدة والاثني عشر: ارتفاع مستوى حموضة المعدة يمكن أن يزيد من خطر تطور قرحة المعدة والاثني عشر. هذه القرحة تعتبر تآكلاً في بطانة المعدة أو الاثني عشر بسبب الحموضة الزائدة.
- ارتجاع المريء: ارتجاع محتويات المعدة إلى المريء بسبب ضغط حموضة المعدة الزائدة قد يسبب حرقة معدية وتهيجًا في المريء.
التشخيص والعلاج:
- يمكن تشخيص حموضة المعدة من خلال الأعراض وفحص الطبيب. في بعض الحالات قد يحتاج الطبيب إلى إجراء اختبارات إضافية مثل منظار المعدة.
- العلاج يعتمد على السبب والشدة. قد يتضمن تعديلات في نمط الحياة مثل تغيير النظام الغذائي وتجنب المنبهات، واستخدام أدوية خفض الحموضة أو المانعات الحمضية.
الزغطة أو الحازوقة:
- الزغطة هي حالة تتمثل في اندفاع الهواء من المعدة إلى المريء. يمكن أن يحدث ذلك بسبب عدة أسباب مثل الأكل بسرعة، أو شرب المشروبات الغازية، أو التحدث أثناء تناول الطعام.
- هذا الانتفاخ الهوائي يمكن أن يسبب إصدار أصوات مثل الزغطة أو الطقطقة، وهذه الأصوات قد تكون محرجة للبعض.
الأسباب:
- تناول الهواء أثناء تناول الطعام أو الشراب.
- الأكل بسرعة وبدون مضغ جيد.
- شرب المشروبات الغازية أو مشروبات تحتوي على فقاعات هوائية.
- التحدث أثناء تناول الطعام.
التشخيص والعلاج:
- التشخيص يعتمد على الأعراض والتاريخ الصحي. في الغالب، لا يكون هناك حاجة لإجراء فحوص خاصة لتشخيص الزغطة.
- لعلاج الزغطة، يمكن اتباع بعض الإجراءات مثل:
- تناول الطعام ببطء ومضغه جيدًا.
- تجنب شرب المشروبات الغازية أو السوائل من القنينة مباشرة.
- تجنب التحدث أثناء تناول الطعام.
- الانتباه إلى وضعية الجسم أثناء تناول الطعام وتجنب الانحناء أو الاستلقاء.
الارتجاع المعدي المريئي:
- الارتجاع المعدي المريئي يحدث عندما يعود المحتوى من المعدة إلى المريء بشكل غير طبيعي. هذا يمكن أن يكون نتيجة لتقلص ضيق في عضلة الإغلاق بين المعدة والمريء (عضلة المريء السفلي).
- عند حدوث ارتجاع، الحمض المعدي والأملاح والأنزيمات قد تعود إلى المريء، مما يسبب تهيجًا.
الأعراض:
- الحرقة المعدية (الحرقة في الصدر): هي الأعراض الأكثر شيوعًا وتتمثل في شعور بحرق أو وخز في منطقة الصدر.
- الغثيان والقيء: قد يصاحب الارتجاع المعدي المريئي شعور بالغثيان والقيء.
- الصعوبة في البلع: قد يشعر بعض الأشخاص بصعوبة في البلع أو شعور بوجود شيء عالق في المريء.
- السعال الليلي والتهاب القصبات الهوائية: في بعض الحالات، قد يؤدي الارتجاع إلى وصول محتوى المعدة إلى القصبات الهوائية، مما يسبب سعالًا والتهابًا.
التشخيص والعلاج:
- التشخيص يتم بناءً على الأعراض والتاريخ الصحي. في بعض الحالات، قد يحتاج الطبيب إلى إجراء اختبارات مثل منظار المريء والمعدة (الجيوبسي) للتحقق من وجود التهابات أو تغييرات في المريء أو المعدة.
- العلاج يعتمد على الشدة والأعراض. يمكن أن يشمل تغييرات في نمط الحياة مثل تغيير النظام الغذائي وتجنب المأكولات التي تسبب الارتجاع، واستخدام الأدوية المضادة للحموضة، وفي بعض الحالات قد يحتاج الشخص إلى إجراء جراحة لتعزيز عضلة المريء السفلية.
أسباب التهاب القولون:
- التهاب القولون التقرحي الفطري: نتيجة للإصابة بالفطريات في القولون.
- التهاب القولون الإشعاعي: يحدث بعد التعرض للإشعاع لعلاج سرطان آخر.
- التهابات معوية: مثل التهاب القولون التقرحي والتهاب القولون التقرحي الغير التقرحي.
- التهاب القولون الجرثومي: يمكن أن يكون ناتجًا عن عدوى بكتيرية أو فيروسية.
- اضطرابات المناعة: مثل مرض التهاب القولون التقرحي (Ulcerative Colitis) ومرض كرون (Crohn’s Disease).
أعراض التهاب القولون:
- الإسهال: قد يصاحبه تفريغ زائد وتغيير في شكل البراز.
- الألم البطني: عادةً يكون غير مستمر وقد يصاحبه شعور بالانتفاخ والتقلصات.
- النزيف المستمر أو الدم في البراز: يمكن أن يشير إلى التهاب شديد في القولون.
- فقدان الوزن والتعب: نتيجة لاضطرابات الهضم والامتصاص.
تشخيص وعلاج التهاب القولون:
- التشخيص يتطلب تقييمًا من الطبيب، وقد يتضمن فحوص دموية وتحليل براز وفحص سريري.
- العلاج يعتمد على سبب التهاب القولون وشدته. يمكن أن يشمل استخدام الأدوية المضادة للالتهابات ومثبطات المناعة.
- في بعض الحالات الشديدة، قد يكون العلاج جراحيًا لإزالة الجزء المتضرر من القولون.
أسباب الإسهال:
- العدوى البكتيرية أو الفيروسية: مثل الإصابة بالتهاب الأمعاء أو الأمعاء المعوي.
- تناول الطعام الملوث: الأطعمة غير المطهوة بشكل جيد أو غير النظيفة قد تسبب إصابة بالإسهال.
- الالتهابات المعوية المزمنة: مثل مرض التهاب الأمعاء التقرحي ومرض كرون.
- التحسس لبعض الأطعمة: قد يحدث الإسهال بسبب تناول أطعمة معينة التي يكون الجسم حساسًا لها.
- الأدوية: بعض الأدوية قد تؤثر على وظائف الجهاز الهضمي وتسبب الإسهال.
- اضطرابات في الهضم وامتصاص الأمعاء: مثل متلازمة القولون العصبي وداء القرحة الهضمية.
- التوتر والضغوط النفسية: يمكن أن تؤدي حالات الضغط النفسي إلى زيادة نشاط الأمعاء وحدوث الإسهال.
أعراض الإسهال:
- زيادة عدد مرات التبرز في اليوم.
- تغيير في ملمس وشكل البراز، قد يصبح أكثر سائلاً وغالبًا يكون مائيًا.
- شعور بالإلتهاب أو الألم في منطقة البطن.
- قد يصاحب الإسهال فقدان سريع للسوائل والأملاح، مما يمكن أن يؤدي إلى الجفاف.
تشخيص وعلاج الإسهال:
- التشخيص يعتمد على الأعراض وتاريخ الحالة وقد يتطلب فحوصاً مخبرية لتحليل البراز.
- العلاج يعتمد على السبب المحتمل وشدة الإسهال. قد يشمل العلاج تعويض السوائل والأملاح عن طريق شرب سوائل كافية، وتجنب الأطعمة التي تزيد من الإسهال، واستخدام الأدوية المضادة للإسهال إذا لزم الأمر.
أسباب التهاب المرارة:
- حصى المرارة: تكون تجمعات من الكوليسترول أو الصفراء في المرارة، وقد يتسبب الحجم الكبير للحصى في انسداد قنوات المرارة.
- الالتهاب الجرثومي: قد يكون بكتيريا قد دخلت المرارة وأدت إلى التهاب.
- انسداد قناة المرارة: نتيجة انسداد القناة الذي ينقل الصفراء من المرارة إلى الأمعاء.
- العدوى: التهاب المرارة قد يكون ناجمًا عن عدوى في المنطقة.
أعراض التهاب المرارة:
- ألم في الجزء العلوي من البطن: عادةً يبدأ في منطقة الجزء العلوي الأيمن من البطن ويمتد إلى الظهر.
- تورم وحساسية في منطقة المعدة: قد يكون المرارة متورمة ومؤلمة للمس.
- حمى وقشعريرة: قد يصاحب الالتهاب ارتفاع في درجة الحرارة.
- تعب وضعف عام: قد تكون هناك أعراض عامة للإصابة بالالتهاب.
تشخيص وعلاج التهاب المرارة:
- التشخيص يشمل تقييم من الطبيب بناءً على الأعراض والتاريخ الصحي، وقد يشمل الفحوص المخبرية والصور الطبية مثل التصوير بالموجات فوق الصوتية.
- العلاج قد يتضمن تغييرات في النظام الغذائي، واستخدام الأدوية للتخفيف من الألم والتهدئة للالتهاب، وفي حالات خطيرة قد تكون الجراحة الاستئصالية للمرارة هي الحلا النهائي.
فرط ضغط الدم البابي
أسباب فرط ضغط الدم البابي:
- تليف الكبد: يعني تلف الأنسجة الكبدية واستبدالها بأنسجة ندبية، ويمكن أن يكون نتيجة لتلف طويل الأمد مثل تليف الكبد الكحولي والتهاب الكبد الوبائي.
- الكبد الدهني غير الكحولي: اكتساب الدهون بشكل غير طبيعي في الكبد قد يؤدي إلى فرط ضغط الدم البابي.
- الالتهاب الكبدي: مثل التهاب الكبد الوبائي، والتهاب الكبد المزمن.
- انسداد الأوعية الدموية: قد يكون هناك انسداد أو ضيق في الأوعية الدموية التي تحمل الدم من وإلى الكبد.
تأثيرات فرط ضغط الدم البابي:
- توسع الأوعية الدموية البابية: يؤدي الارتفاع في الضغط إلى تمدد وتوسع الأوعية الدموية، مما يزيد من احتمال حدوث نزيف.
- تشكل الأوعية الدموية الغير طبيعي (الورمات الشعيرية): تكون أوعية دموية صغيرة وضيقة تكون عرضية وتسبب انسداد في الدورة الدموية وزيادة الضغط.
- تكون الأنسجة الندبية في الكبد: قد يؤدي التليف في الكبد إلى تشكل أنسجة ندبية تعيق تدفق الدم وتزيد من ضغطه.
أعراض فرط ضغط الدم البابي:
- نزيف: يمكن أن يحدث نزيف معوي نتيجة لتمدد الأوعية الدموية وانفتاحها.
- احتباس السوائل: الارتفاع في الضغط البابي يمكن أن يؤدي إلى تسرب السوائل من الأوعية إلى الأنسجة المحيطة، مما يؤدي إلى تورم واحتباس سوائل في البطن والأطراف.
- تكون الأوعية الدموية الظاهرة: تظهر بعض الأوعية الدموية السطحية على الجلد وتبدو وكأنها خيوط رفيعة (عروق عنكبوتية).
علاج فرط ضغط الدم البابي:
- العلاج يعتمد على سبب الارتفاع في الضغط وشدته. قد يشمل العلاج استخدام الأدوية لتقليل الضغط ومنع النزيف، وفي بعض الحالات قد يكون العلاج الجراحي ضروريًا.
مرض كرون
أسباب مرض كرون:
- الأسباب الدقيقة لمرض كرون غير معروفة تمامًا، ولكن يعتقد أنها تنطوي على تفاعل ما بين عوامل وراثية وبيئية ومناعية.
- من الممكن أن تكون هناك تفاعلات مع نظام المناعة للجسم مع البكتيريا الطبيعية في الأمعاء.
أعراض مرض كرون:
- ألم في البطن: غالبًا يكون مستمرًا وقد يكون حادًا، ويمكن أن يظهر في مناطق مختلفة من البطن.
- الإسهال: يمكن أن يكون مزمنًا ويصاحبه تفريغ زائد وتغييرات في شكل البراز.
- فقدان الوزن: بسبب تداعيات الالتهاب على الهضم وامتصاص العناصر الغذائية.
- الارتجاع المعدي المريئي: بعض المرضى يعانون من حموضة المعدة وارتجاع المحتوى إلى المريء.
- التعب والإجهاد: نتيجة للأعراض المستمرة وتأثير المرض على الجهاز المناعي.
تشخيص وعلاج مرض كرون:
- التشخيص يتطلب تقييمًا من قبل طبيب مختص، وقد يشمل الفحوص المخبرية لتحليل البراز، والتصوير بالأشعة المقطعية (CT scan)، والتنظير الهضمي للاطمئنان على حالة القناة الهضمية.
- العلاج يهدف إلى تحسين الجودة المعيشية والسيطرة على الأعراض. يمكن أن يشمل استخدام الأدوية المضادة للالتهاب ومثبطات المناعة.
- في بعض الحالات الشديدة التي لا تستجيب للعلاج الدوائي، قد يكون العلاج الجراحي ضروريًا لإزالة الجزء المتضرر من الأمعاء.
عسر الهضم
أسباب عسر الهضم:
- قلة إفراز الأحماض المعديّة: تلعب الأحماض المعديّة دورًا هامًا في عملية الهضم، وإذا كان هناك قلة في إفرازها قد يؤدي ذلك إلى صعوبة في هضم الطعام.
- قلة الإنزيمات الهاضمة: الإنزيمات مهمة لتفتت الطعام وتحويله إلى مواد قابلة للامتصاص، وإذا كان هناك نقص في إنزيمات مثل الليبيز والببسين يمكن أن يؤدي ذلك إلى صعوبة في الهضم.
- اضطرابات في القنوات الصفراوية: يمكن أن يؤدي انسداد أو تضيق في القنوات الصفراوية إلى صعوبة في هضم الدهون.
- القصور البنكرياسي: القصور البنكرياسي يمكن أن يؤدي إلى قلة إفراز الإنزيمات الهاضمة.
- تناول الأطعمة الدهنية بكثرة: تناول الأطعمة الدهنية بكثرة يمكن أن يتسبب في تأخر في عملية الهضم.
- حساسية لبعض الأطعمة: بعض الأشخاص قد يكونون حساسين لبعض الأطعمة مما يؤدي إلى صعوبة في هضمها.
أعراض عسر الهضم:
- شعور بالامتلاء السريع: بعد تناول كمية صغيرة من الطعام.
- انتفاخ البطن: قد يكون البطن منتفخًا ومنتفخًا بسبب تراكم الغازات.
- غازات متزايدة: انتفاخ البطن قد يكون مصحوبًا بإفراز متزايد للغازات.
- حرقة المعدة: قد تحدث حرقة في منطقة الصدر والمعدة نتيجة للاضطرابات في عملية الهضم.
- إمساك أو إسهال: قد تكون العسرة في الهضم مصحوبة بتغيرات في نمط الإخراج.
تشخيص وعلاج عسر الهضم:
- التشخيص يتطلب تقييمًا من قبل الطبيب، وقد يتضمن فحوصًا مخبرية وفحوص تصويرية بالأشعة.
- العلاج يعتمد على سبب عسر الهضم وشدته. قد يشمل تغييرات في النظام الغذائي وتجنب الأطعمة التي تزيد من الأعراض، واستخدام الأدوية التي تساعد على تحسين هضم الطعام.
التهاب المريء – Esophagitis
أسباب التهاب المريء:
- ارتداد المريء-معدة (GERD): هو أحد أسباب شائعة للتهاب المريء، حيث يؤدي ارتداد محتوى المعدة إلى المريء إلى تهيج والتهاب المريء.
- التهابات فطرية: قد يسبب نمو الفطريات في المريء التهابًا.
- الالتهابات الفيروسية: مثل التهاب المريء الفيروسي الناجم عن فيروس الهربس.
- استخدام بعض الأدوية: بعض الأدوية مثل المسكنات غير الستيرويدية (NSAIDs) يمكن أن تسبب التهاب المريء.
- التهابات مناعية: بعض الحالات المناعية مثل مرض الجدري الزنجاري يمكن أن تسبب التهاب المريء.
أعراض التهاب المريء:
- صعوبة في البلع: قد تشعر بصعوبة في بلع الطعام أو السوائل.
- حرقة في المريء: قد تشعر بحرقة أو شعور بالألم الموجع في منطقة المريء.
- ألم في منطقة الصدر: يمكن أن يسبب التهاب المريء ألمًا في منطقة الصدر مشابهًا لألم القلب.
- الإغاثة بعد التجشؤ: قد تجد الإغاثة بعد التجشؤ تخفف من الألم أو الحرقة.
تشخيص وعلاج التهاب المريء:
- التشخيص يشمل تقييم الطبيب للأعراض والتاريخ الصحي، وقد يشمل الفحوص المخبرية والصور الطبية مثل التصوير بالأشعة والتنظير الهضمي للاطمئنان على حالة المريء.
- العلاج يعتمد على سبب التهاب المريء. قد يشمل استخدام الأدوية المضادة للالتهاب ومضادات الحموضة للتخفيف من الأعراض. في بعض الحالات الشديدة، قد يكون العلاج الجراحي ضروريًا.
التهاب الكبد ب – Hepatitis B
نقل فيروس التهاب الكبد ب:
- ينتقل فيروس التهاب الكبد ب بشكل رئيسي من شخص لآخر من خلال ملامسة السوائل الجسمية الملوثة مثل الدم أو السائل المنوي أو السائل المهبلي لشخص مصاب.
- قد يتم نقله أيضًا من خلال مشاركة أدوات طبية ملوثة مثل إبر المشاركة وأدوات الحقن.
- يمكن أيضًا أن ينتقل من الأم الحامل إلى الجنين أثناء الولادة.
أعراض التهاب الكبد ب:
- العديد من الأشخاص الذين يعانون من التهاب الكبد ب لا يظهرون أعراضًا واضحة.
- في الحالات الحادة، قد تشمل الأعراض الإصابة بالحمى، والتعب، وآلام العضلات، وآلام المفاصل، وفقدان الشهية، وغثيان وقيء.
- في الحالات الأكثر خطورة، قد تؤدي العدوى إلى تلف الكبد وارتفاع إنزيمات الكبد وتطور التهاب الكبد وفشل الكبد.
تشخيص وعلاج التهاب الكبد ب:
- التشخيص يشمل فحص الدم للكشف عن وجود مؤشرات على العدوى بفيروس التهاب الكبد ب.
- العلاج يعتمد على مرحلة وشدة العدوى. في الحالات الحادة البسيطة، قد يكون العلاج داعمًا وتخفيف الأعراض.
- في بعض الحالات، قد يتم توجيه العلاج للقضاء على العدوى. هناك أدوية مضادة للفيروسات يمكن أن تساعد في تثبيط نمو الفيروس والحد من تكاثره.
الوقاية:
- تلقي التطعيم هو أهم وسيلة للوقاية من التهاب الكبد ب. يوفر التطعيم حماية فعالة ضد الفيروس وينصح به للأفراد من جميع الأعمار.
- تجنب مشاركة أدوات حادة مثل فرش الأسنان أو إبر الحقن.
- استخدام وسائل حماية من الإصابة بالأمراض المنقولة جنسيًا.
أسباب وعوامل خطر أمراض الجهاز الهضمي
1. الوراثة: بعض الأمراض الهضمية لها تأثير وراثي. إذا كان لديك تاريخ عائلي لأمراض معينة مثل التهاب القولون التقرحي أو مرض كرون، قد تكون عرضة لزيادة خطر الإصابة بهذه الأمراض.
2. عوامل مناعية: اضطرابات في نظام المناعة يمكن أن تلعب دورًا في تفاقم أو تفاقم أمراض الجهاز الهضمي. مثلًا، الالتهاب المعوي الذي يرافق متلازمة القولون العصبي.
3. العوامل البيئية: تعرض للتلوث والعوامل البيئية السيئة يمكن أن تزيد من خطر الإصابة بأمراض الجهاز الهضمي. مثلًا، العوامل البيئية قد تلعب دورًا في تطور التهاب الأمعاء والتهاب القولون التقرحي.
4. التغذية السيئة: تناول الأطعمة الغنية بالدهون المشبعة، والأطعمة المعالجة، والأطعمة ذات القيمة الغذائية المنخفضة يمكن أن يزيد من خطر تطور أمراض الجهاز الهضمي مثل السمنة وأمراض الكبد الدهني غير الكحولي.
5. التدخين واستهلاك الكحول: التدخين واستهلاك الكحول يمكن أن يزيدان من خطر تطور العديد من أمراض الجهاز الهضمي مثل التهاب المعدة، وأمراض الكبد، وسرطانات الجهاز الهضمي.
6. الإجهاد: الإجهاد المزمن يمكن أن يؤثر على وظائف الجهاز الهضمي ويسهم في تفاقم أمراض مثل متلازمة القولون العصبي.
7. العوامل النفسية: القلق والاكتئاب يمكن أن يؤثران على وظائف الجهاز الهضمي وتفاقم أعراض أمراض مثل القرحة المعوية ومتلازمة القولون العصبي.
8. استخدام بعض الأدوية: بعض الأدوية مثل المسكنات غير الستيرويدية (NSAIDs) يمكن أن تزيد من خطر تطور قرحة المعدة والتهاب المعدة.
9. العوامل العمرية: مع تقدم العمر، يزيد خطر الإصابة ببعض أمراض الجهاز الهضمي مثل سرطانات القولون وأمراض الكبد.
تذكر أنه على الرغم من وجود هذه العوامل والأسباب المحتملة، فإن الوقاية واتباع نمط حياة صحي يمكن أن يقلل من خطر الإصابة بأمراض الجهاز الهضمي.
تشخيص أمراض الجهاز الهضمي
1. المقابلة الطبية:
- يبدأ التشخيص عادةً بمقابلة طبية مع الطبيب لمناقشة الأعراض التي تعاني منها والتاريخ الصحي.
- سيسأل الطبيب عن نوع وشدة الأعراض ومتى بدأت، وهل توجد عوامل مؤثرة مثل النظام الغذائي والتوتر.
2. الفحص البدني:
- قد يقوم الطبيب بإجراء فحص بدني للمنطقة المصابة أو المرتبطة بالأعراض، مثل البطن والمعدة والأمعاء.
3. الفحوص المخبرية:
- يمكن أن تشمل تحاليل الدم والبول للبحث عن مؤشرات على التهاون بالجهاز الهضمي مثل الالتهاب، وارتفاع إنزيمات الكبد، ونقص فيتامينات معينة.
4. فحوص الصور التشخيصية:
- يمكن استخدام الأشعة التشخيصية مثل الأشعة السينية والتصوير بالرنين المغناطيسي (MRI) والتصوير بالموجات فوق الصوتية (الألتراساوند) لرؤية تفاصيل داخلية للجهاز الهضمي والأعضاء المرتبطة.
5. تنظير الجهاز الهضمي:
- يشمل هذا الإجراء إدخال جهاز تنظير مرن مزود بكاميرا (منظار) إلى الجهاز الهضمي لرؤية البطانة المخاطية والأعضاء الداخلية.
- يمكن تنفيذ تنظير للمعدة والأمعاء (التنظير الهضمي) أو للقولون (التنظير القولوني) للتحقق من وجود أي تغييرات أو تلف.
6. تحاليل البراز:
- يمكن أن تستخدم تحاليل البراز للبحث عن مؤشرات على التهاون بالجهاز الهضمي مثل الالتهاب، والإصابة ببكتيريا أو فطريات.
تذكر أن تحديد طريقة التشخيص يعتمد على نوع الأعراض والاشتباه بأمراض معينة. من الأهمية بمكان الالتزام بتعليمات الطبيب وإجراء الفحوص والاختبارات المطلوبة للوصول إلى تشخيص دقيق وبناء خطة علاج مناسبة.
اعراض أمراض الجهاز الهضمي
1. ألم البطن :
- ألم متقطع أو مستمر في مناطق مختلفة من البطن.
- الم متوسط إلى حاد يمكن أن يكون ناتجًا عن الالتهاب، القرح، التقرحات، أو التهيج.
2. الغثيان والقيء:
- الشعور بالغثيان والإمكانية العالية للقيء يمكن أن ترتبط بالتهاب المعدة، والقرح، واضطرابات المعدة.
3. تغييرات في نمط الإخراج:
- الإسهال المتكرر والمفرط أو الإمساك الشديد قد يكونان علامات لاضطرابات في الجهاز الهضمي مثل متلازمة القولون العصبي.
4. الانتفاخ والغازات:
- الشعور بالانتفاخ في البطن وتجمع الغازات يمكن أن يكونا علامة على مشاكل هضمية.
5. فقدان الوزن غير المبرر:
- فقدان الوزن بدون سبب واضح قد يكون علامة على مشكلة صحية في الجهاز الهضمي مثل مرض كرون أو سرطان.
6. تغييرات في لون البراز أو البول:
- تغيرات في لون البراز قد تشير إلى مشاكل في الكبد أو القناة الصفراوية.
- تغيرات في لون البول قد تكون علامة على مشاكل في الكلى أو الكبد.
7. حموضة المعدة وارتجاع المريء:
- حرقة في المعدة وارتجاع للحمض من المعدة إلى المريء قد تكون علامات لحموضة المعدة وارتجاع المريء.
8. تورم في البطن والأمعاء:
- تورم في البطن والأمعاء يمكن أن يكون مؤشرًا على التهاب المعوي أو تجمع السوائل.
9. تغيرات في الشهية:
- فقدان الشهية أو زيادة الشهية قد يرتبطان بمشاكل في الجهاز الهضمي.
هذه مجرد أمثلة على الأعراض التي قد ترتبط بأمراض الجهاز الهضمي. يجب أن يقوم الطبيب بتقدير الأعراض وتحليلها بشكل دقيق للوصول إلى تشخيص دقيق وبناء خطة علاجية مناسبة.
مضاعفات أمراض الجهاز الهضمي
1. نزيف المعدة والأمعاء:
- القرحة المعوية والقولونية والتهابات الأمعاء المزمنة مثل مرض كرون والتقرحات الهضمية قد تسبب نزيفًا داخليًا.
2. تشكل الندوب والانضغاط:
- التهابات مزمنة وتلف الأنسجة يمكن أن يؤديان إلى تشكل ندوب داخلية تسبب انضغاط على الأمعاء أو القناة الهضمية.
3. تضيق وانسداد الأمعاء:
- بعض الأمراض مثل مرض كرون قد يؤدي إلى تضيق في الأمعاء وحدوث انسدادات.
4. التهاب الكبد وفشل الكبد:
- الالتهاب المزمن للكبد ومرض الكبد الدهني غير الكحولي قد يؤديان إلى تلف وفشل الكبد.
5. سرطانات الجهاز الهضمي:
- بعض أمراض الجهاز الهضمي مثل التهاب الأمعاء التقرحي والتهاب الكبد قد يزيدان من خطر تطور أورام خبيثة في هذه المناطق.
6. نقص الفيتامينات والعناصر المعدنية:
- بعض الأمراض مثل مرض كرون قد تؤدي إلى اضطرابات في امتصاص الفيتامينات والمعادن، مما يمكن أن يؤدي إلى نقصها في الجسم.
7. اضطرابات التغذية وفقدان الوزن:
- الأمراض المزمنة في الجهاز الهضمي قد تسبب صعوبة في الاستفادة من الغذاء وفقدان الوزن غير المبرر.
8. انتشار العدوى:
- بعض الأمراض الهضمية المزمنة يمكن أن تؤدي إلى انتشار العدوى إلى أجزاء أخرى من الجسم.
9. انسداد المرارة:
- الإصابة بالتهاب المرارة أو تكون الحصوات في المرارة قد يؤدي إلى انسداد في تدفق الصفراء من الكبد إلى الأمعاء.
10. اضطرابات نفسية واجتماعية:
- أمراض الجهاز الهضمي قد تؤدي إلى اضطرابات نفسية مثل القلق والاكتئاب، وقد يؤثر انعكاسًا على الجوانب الاجتماعية والنفسية للحياة.
هذه مجرد بعض المضاعفات التي يمكن أن تنجم عن أمراض الجهاز الهضمي. يجب أن يتم تقييم وعلاج هذه المضاعفات بشكل دقيق من قبل الفريق الطبي المختص لتحسين الجودة العامة للحياة ومنع تفاقم المشكلات الصحية.
علاج أمراض الجهاز الهضمي
علاج أمراض الجهاز الهضمي يعتمد على نوع المرض، شدته، وأعراضه، بالإضافة إلى الحالة الصحية العامة للفرد. هناك مجموعة متنوعة من العلاجات التي يمكن استخدامها للتعامل مع أمراض الجهاز الهضمي، وقد تتضمن العلاجات التالية:
1. العلاج الدوائي:
1. المضادات:
- تُستخدم لمكافحة العدوى البكتيرية، الفيروسية، أو الطفيلية في الجهاز الهضمي.
- يمكن استخدامها للتحكم في العدوى ومنع تفاقم الأمراض الالتهابية المزمنة.
2. المسكنات:
- تُستخدم لتخفيف الألم الحاد في البطن الذي قد ينجم عن التهابات أو آلام أخرى.
- تساعد في تحسين راحة المريض وتسهيل التعامل مع الأعراض.
3. الأدوية المعالجة للحموضة:
- تُستخدم لتقليل مستوى الحموضة في المعدة والتقليل من حدة حرقة المعدة وارتجاع المريء.
- تعمل على تهدئة الأعراض المزعجة وتحسين الراحة.
4. الأدوية الجلدية:
- تُستخدم لمعالجة الأمراض الجلدية التي تؤثر على منطقة فتحة الشرج مثل البواسير والتشققات.
- تهدف إلى تخفيف الألم والتورم وتحسين حالة البشرة في هذه المنطقة.
هذه العلاجات تعمل على تقديم الإغاثة وتحسين الراحة للأشخاص الذين يعانون من أمراض الجهاز الهضمي. يجب دائمًا استشارة الطبيب قبل تناول أي دواء لضمان أنه مناسب لحالتك ولا يتعارض مع أي أدوية أخرى قد تكون قيد الاستخدام.
5. يمكن استخدام الأدوية للتحكم في الأعراض وتخفيف الالتهابات وتحسين وظائف الجهاز الهضمي.
6. مثال على الأدوية: مضادات الالتهاب غير الستيرويدية (NSAIDs)، مثبطات الحمض المعدية، مضادات البكتيريا، أدوية تخفيف الألم.
2. التغذية الصحية:
- تغذية مناسبة يمكن أن تلعب دورًا هامًا في علاج أمراض الجهاز الهضمي، مثل اتباع نظام غذائي مناسب وتجنب الأطعمة التي قد تزيد من الأعراض.
3. التغذية الصناعية أو السوائل:
- في بعض الحالات الحادة أو عندما يكون هناك صعوبة في الامتصاص الجيد للغذاء، قد يُستخدم تغذية صناعية خاصة أو توصيل السوائل عن طريق الوريد.
4. الجراحة:
- في حالات معينة مثل الورم، انسداد مزمن، أو مضاعفات خطيرة، قد يكون الجراحة ضرورية لإصلاح أو إزالة الجزء المتأثر.
5. العلاج البيولوجي:
- لبعض الأمراض المزمنة مثل التهاب الأمعاء التقرحي ومرض كرون، يمكن استخدام علاجات بيولوجية تستهدف نظام المناعة لتقليل التهيج والالتهاب.
6. العلاج الوظيفي والنفسي:
- للأمراض المرتبطة بالجوانب النفسية والعاطفية، قد يكون العلاج النفسي والاستشارات النفسية مفيدة.
7. العلاج البديل والتكميلي:
- بعض الأشخاص يجدون الراحة والتحسين من خلال استخدام العلاجات البديلة والتكميلية مثل العلاج النباتي والتدليك واليوجا.
هام جدًا أن يكون العلاج تحت إشراف وتوجيه الطبيب المختص، حيث يمكن أن يتطلب التشخيص والعلاج تعاونًا مستمرًا مع الفريق الطبي لتحقيق أفضل نتائج وتحسين جودة الحياة.
الوقاية من أمراض الجهاز الهضمي
1. تناول نظام غذائي صحي:
- اتبع نظام غذائي غني بالألياف والفواكه والخضروات والحبوب الكاملة.
- تجنب تناول الأطعمة الغنية بالدهون المشبعة والمواد الحافظة والسكريات المضافة بكميات كبيرة.
2. شرب الماء:
- تناول كميات كافية من الماء يساهم في تحسين عملية الهضم ومنع الإمساك.
3. ممارسة النشاط البدني:
- ممارسة النشاط البدني بانتظام يساعد على تعزيز الحركة الطبيعية للأمعاء وتحسين الهضم.
4. الحد من تناول المنبهات:
- تجنب تناول المنبهات مثل الكافيين والكحول قبل النوم لتجنب الإضرار بجودة النوم.
5. الابتعاد عن التدخين:
- التدخين يرتبط بزيادة خطر العديد من أمراض الجهاز الهضمي بما في ذلك السرطان.
6. التحكم بالتوتر:
- الإجهاد والتوتر يمكن أن يؤثران على وظائف الجهاز الهضمي، حاول التحكم في التوتر من خلال تقنيات الاسترخاء وممارسة اليوغا أو التأمل.
7. تجنب الإفراط في تناول المضادات الحيوية:
- تجنب استخدام المضادات الحيوية بدون وصفة طبية وبشكل مفرط، حيث يمكن أن يؤثر على توازن البكتيريا النافعة في الجهاز الهضمي.
8. الحفاظ على وزن صحي:
- الحفاظ على وزن صحي يقلل من خطر الإصابة بالأمراض المرتبطة بالجهاز الهضمي مثل داء السكري والسرطان.
9. الكشف المبكر والفحوص الدورية:
- القيام بفحوص دورية واستشارات طبية منتظمة يمكن أن تساعد في التشخيص المبكر والوقاية من تفاقم المشكلات.
10. الالتزام بنمط حياة صحي:
- الحفاظ على نمط حياة صحي يعزز من صحة الجهاز الهضمي ويقلل من احتمالية التعرض للأمراض.
الاعتناء بصحة الجهاز الهضمي يساهم في الحفاظ على الصحة العامة والجودة العالية للحياة. تذكر دائمًا أن استشارة الطبيب واتباع الإرشادات الطبية تلعبان دورًا هامًا في الوقاية والعناية بصحة الجهاز الهضمي.
في ختام هذا المقال، ندرك أهمية الجهاز الهضمي في تحقيق صحة جيدة وجودة حياة محسنة. تشمل أمراض الجهاز الهضمي مجموعة متنوعة من الاضطرابات التي يمكن أن تؤثر بشكل كبير على حياتنا اليومية. من خلال الوعي والمعرفة بأسباب وأعراض وعلاجات ووقاية هذه الأمراض، يمكننا العمل معًا نحو الحفاظ على صحة جهاز هضمي قوي ووظائف مثلى.
من خلال اتباع نمط حياة صحي، والحفاظ على توازن غذائي مناسب، وممارسة النشاط البدني، يمكننا تقليل خطر الإصابة بأمراض الجهاز الهضمي. كما يُشدد الطب الوقائي والفحوص الدورية على الكشف المبكر والعلاج المناسب، مما يساهم في تحسين جودة الحياة وتقليل التأثيرات السلبية.
بالنهاية، نحث على أهمية الاستماع لجسدنا والبقاء على اتصال مع الطبيب للحفاظ على صحتنا. ولا تنسى، الوعي والتعليم هما السبيل لتحقيق حياة صحية وسعيدة، وبذلك نكون قد خطونا خطوة أخرى نحو العيش بأفضل حالاتنا.
كيفية الوقاية من أمراض الجهاز الهضمي
لحماية الجهاز الهضمي من الأمراض والاضطرابات، يلزم اتخاذ بعض الخطوات الوقائية التي تعتمد على نمط الحياة الصحي والتغذية السليمة. أولاً، يجب الحرص على تناول نظام غذائي متوازن ومتنوع، غني بالألياف وقليل بالدهون والسكر. تشمل الأطعمة المفيدة للفائدة الصحية للجهاز الهضمي الخضروات والفواكه والحبوب الكاملة، وذلك لدورها في تحسين الهضم وتسهيل حركة الأمعاء.
من المهم أيضًا الحفاظ على وجبات منتظمة وعدم تخطيها، لتجنب اضطرابات المعدة والقرحة الهضمية. بالإضافة إلى ذلك، يجب الحرص على شرب كميات كافية من الماء يوميًا لتحسين عملية الهضم والمساعدة في طرد السموم من الجسم.
النشاط البدني المنتظم له دور هام في تعزيز صحة الجهاز الهضمي. ممارسة التمارين الرياضية بانتظام، مثل المشي أو ركوب الدراجة، يمكن أن تحسن من الحركة المعوية وتساعد في تسهيل عملية الهضم.
لا يمكن تجاهل أهمية إدارة التوتر والإجهاد في الحياة اليومية، حيث يؤثران بشكل مباشر على صحة الجهاز الهضمي. تقنيات الاسترخاء مثل اليوغا، التأمل، وتمارين التنفس العميق يمكن أن تساعد في تقليل مستويات التوتر.
بالإضافة إلى هذه النصائح، يُفضل استشارة خبير في التغذية أو طبيب مختص للحصول على توصيات شخصية وملائمة لكل حالة إذا كان هناك مشاكل صحية قائمة.
أحدث التطورات في علاج أمراض الجهاز الهضمي
تشهد علاجات أمراض الجهاز الهضمي تطورات سريعة، خاصة في مجال العلاجات البيولوجية والتقنيات الطبية الجديدة. بالنسبة لحالات التهاب القولون التقرحي ومرض كرون، تُعد العلاجات البيولوجية طفرة في مجال العلاج، حيث تستهدف هذه العلاجات البروتينات التي تسبب الالتهاب، مما يؤدي إلى تقليل الأعراض وتحسين جودة حياة المرضى.
في السنوات الأخيرة، أظهرت الأبحاث والدراسات فعالية الأدوية مثل “فيدوليزوماب” و”أوستيكينوماب” في إدارة أعراض مرض كرون والتهاب القولون التقرحي. هذه الأدوية تعمل عن طريق تثبيط مسارات محددة في الجهاز المناعي، مما يساعد على تقليل الالتهاب واستعادة وظيفة الجهاز الهضمي.
علاوة على ذلك، تُجرى حالياً أبحاث على تقنيات مستقبلية مثل العلاج بالخلايا الجذعية، والذي يُعتبر أحد الإمكانيات الواعدة لعلاج هذه الأمراض عن طريق المساعدة في إصلاح الأنسجة التالفة وتحفيز عملية الشفاء الطبيعية في الجسم. كما يتم دراسة دور الميكروبيوم – مجموعة الميكروبات الموجودة في الجهاز الهضمي – وكيفية تعديلها لتحسين صحة الجهاز الهضمي باستخدام البروبيوتيك والعلاجات الميكروبية المستهدفة.
ختاماً، على الرغم من أن هذه العلاجات لا تُعتبر علاجاً نهائياً لأمراض الجهاز الهضمي، إلا أن التطورات المستمرة في تقنيات العلاج توفر الأمل للأطفال والكبار على حد سواء، مع تحسين في السيطرة على الأعراض وتقليل الانتكاسات.
مقابلة مع خبير في أمراض الجهاز الهضمي
في مقابلة حصرية مع الدكتور أحمد الحسيني، استشاري أمراض الجهاز الهضمي، تساءلنا عن أحدث التطورات في هذا المجال الحيوي. أكد الدكتور أحمد أن التقدم التكنولوجي في مجال التنظير قد أحدث طفرة في قدرة الأطباء على تشخيص الأمراض مبكرًا وبدقة أعلى. وأوضح أن الكبسولات الذكية المزودة بكاميرات مصغرة أحدثت تغييرًا نوعيًا في رصد الحالات المستعصية والصعبة الوصول إليها بواسطة الطرق التقليدية.
كما قدم الدكتور أحمد نصائح قيّمة لكل من يهتم بصحة جهازه الهضمي. وأشار إلى أن الوقاية تبدأ بتبني أسلوب حياة صحي يتضمن نظامًا غذائيًا متوازنًا وغنيًا بالألياف، مع الحرص على شرب كميات كافية من الماء وممارسة الرياضة بانتظام. وأضاف أن التخفيف من التوتر النفسي يلعب دورًا بارزًا في تقليل احتمالية حدوث الاضطرابات المعدية والمعوية.
وعن الأسئلة الشائعة التي يطرحها المرضى، أوضح الدكتور أحمد أن الكثيرين يتساءلون عن الأعراض التي ينبغي عليهم الانتباه إليها والتي تستدعي العناية الطبية الفورية. ينصح الدكتور بمراقبة أي تغييرات غير مبررة في الوزن، الألم المستمر في البطن، أو اضطرابات مستمرة في الهضم كالانتفاخ والإسهال المتكرر، وأنه من الضروري التوجه إلى الاستشارة الطبية في حال ملاحظة أي من هذه الأعراض مبكرًا.

Add your first comment to this post